钱小蔷 孙卉 杨泠
胃癌是常见的消化道恶性肿瘤,其手术方式已经十分成熟,而江大附院近日开展的一例胃癌根治术却很不寻常,区别于以往的胃癌根治术通常由胃肠外科“单兵作战”,这次手术则是由胃肠外科和胸外科“联合战斗”。
老人因食管癌手术
十余年后又确诊胃癌
这一胃癌病例之所以特殊,还要从患者的病史说起。
71岁的老张,十余年前查出食管癌,在外院接受了食管癌根治手术。术后十多年来,老张身体一直尚可。但从今年年初开始,他便不时感到胸闷、上腹部不适,到医院做了胃镜检查,确诊为胃体中分化腺癌。
拿到诊断报告,老张慌忙赶到早前做食管癌手术的医院。该院医生告知老张,食管癌术后再次手术的风险和难度都很大,建议去外院就诊。
老张随即来到江大附院胃肠外科副主任、主任医师孙康的专家门诊,在详细了解老张的病史及病历资料后,孙康告诉老张:“手术确实存在一定的难度,但办法还是有的,先办理住院完善相关检查后,我们再讨论手术方案。”听到这话,惊慌失措的老张才稍稍松了口气。
CT及上消化道造影提示,食管癌术后改变,胃体大弯侧局部胃壁增厚,残胃占位病变。
仔细查阅患者的影像资料后,孙康和医疗小组的主任医师谢嵘和杨家红达成了共识——由于食管癌手术切除了病变的食管及部分胃体,所以造成胃整体上移,大部分胃已经进入了左侧胸腔,且胸腔粘连严重,还合并有膈肌裂孔疝。很显然,仅经腹是无法完成根治手术的。
两科“联合作战”
接力完成高质量手术
要切除“跑”到胸腔里的胃,行胸腹联合切口才是正解。腹腔是胃肠外科的“主战场”,而胸腔则是胸外科的“根据地”,老张的胃癌根治术,需要两个科“联合作战”。
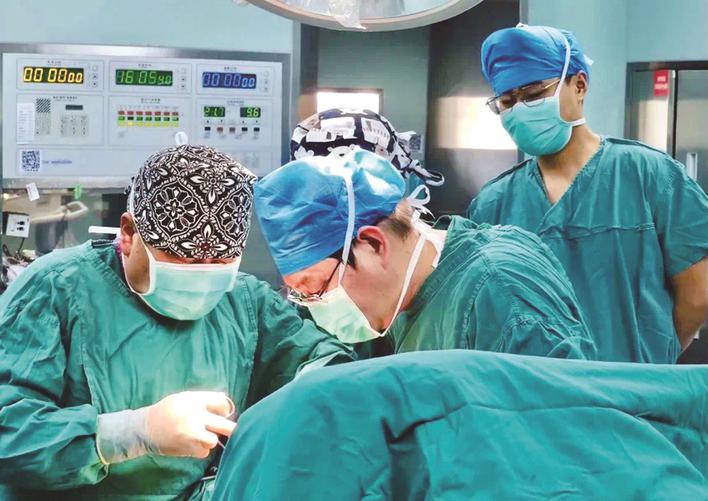
在孙康的组织下,胸外科李峰、蒋志华两位主任医师加入了手术行列,大家认真讨论并制定了手术方案,将整台手术规划为一场“接力赛”,大家分工协作,接力完成手术任务。
4月12日上午,手术正式开始。全麻下行胸腹联合切口后,孙康、谢嵘率先“上场”,他们首先进腹完成残胃下段的分离。接着,李峰、蒋志华接力,进胸分离残胃和胸腔的粘连,将食道原吻合口离断,由于粘连严重,分离工作花费了一个多小时。紧接着,“接力棒”再传回胃肠外科的手中,专家将小肠游离出来,和食道再次吻合。
胃切除后,需要做消化道的重建,对于已经做过食管癌根治术的老张而言,这次手术对空肠袢(消化道重建的一种)的制作要求更高。肠需要一直拉到胸腔主动脉弓平面,因此需要游离出60厘米左右的小肠袢,而且一定要保留好血管弓。吻合完毕后,两科再一起修补膈肌裂孔疝,最后关胸关腹。整台手术用时6个多小时。
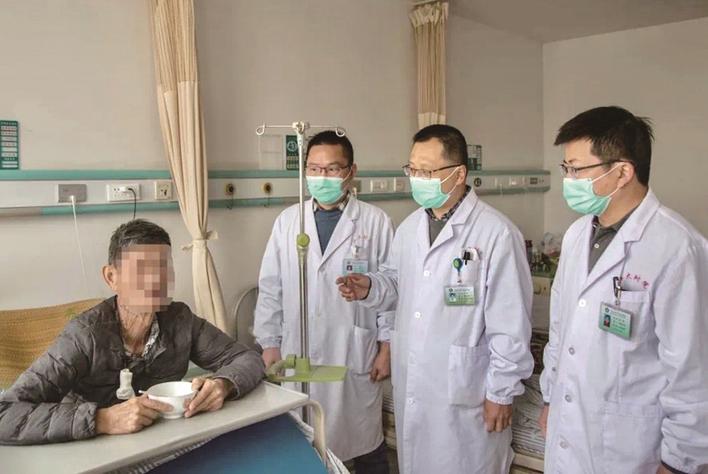
术后,老张恢复顺利,现已康复出院。出院前,老张和家人给孙康团队送来锦旗表示感谢。
本版摄影 杨光曦